【特集】呼吸器疾患とマイクロバイオーム
企画:藤倉雄二
近年のシーケンス技術進歩により,従来培養が困難であったさまざまな微生物も含め,生体内における微生物叢が比較的迅速かつ網羅的に同定されるようになった。特に腸内細菌叢の領域では先駆的に研究が進んでおり,疾患との関連についてさまざまな知見が蓄積されている。呼吸器領域においても,従来無菌と思われていた下気道には細菌叢・微生物叢が形成されていることが知られるようになり,呼吸器疾患における細菌叢との関係が徐々に明らかになりつつある。細菌叢やそのゲノム情報を含むマイクロバイオームmicrobiomeはヒト個体間のみならず個体内で多様性を有するものの,疾患によりある一定の特徴を有する可能性が指摘されており,その定常状態・破綻した状態と疾患の発症・増悪についての研究が進んでいる。
本企画では,呼吸器疾患における各領域とマイクロバイオームとの関連について,現在の知見に基づいた最先端の領域を各専門の先生方に解説していただき,興味を深めるとともに,今後の研究・進歩の基盤とすることを目的とした。
弘田量二
松本大学大学院健康科学研究科(〒390-1295 長野県松本市新村2095-1)
Relationship between allergic disease and gut microbiota
Ryoji Hirota
Graduate School of Health Science, Matsumoto University, Nagano
Keywords:アレルギー,マイクロバイオーム,トリクロサン,TLR-2欠損マウス,サイトカイン/allergy, microbiome, triclosan, TLR knockout mouse, cytokine
呼吸臨床 2021年5巻2号 論文No.e00117
Jpn Open J Respir Med 2021 Vol.5 No.2 Article No.e00117
DOI: 10.24557/kokyurinsho.5.e00117
掲載日:2021年2月15日
©️Ryoji Hirota. 本論文の複製権,翻訳権,上映権,譲渡権,貸与権,公衆送信権(送信可能化権を含む)は弊社に帰属し,それらの利用ならびに許諾等の管理は弊社が行います。
近年のアレルギー疾患の増加は,幼少期における環境微生物との接触の少なさによる腸内細菌叢のアンバランスが,アレルギー抑制的に働く制御性T細胞の増加に加担しないことであるという衛生仮説が有力である。加えて呼吸器系のアレルギーでは上下気道の細菌叢もアレルギー抑制には重要である。抗菌薬の投与によりアレルゲン感作されたマウスでは気管支喘息の悪化が認められている。細菌叢の破壊につながる抗菌薬・防腐剤の過剰な使用は,見直すべきかもしれない。
アトピー性皮膚炎,気管支喘息,花粉症などのIgE抗体が関与するI型アレルギー疾患が増えてきている。われわれは古来より寄生虫や細菌などのいろいろな微生物と上手に共生することにより,健康のバランスを保ってきたものと考えられる[1]が,近年のアレルギーの増加は微生物との上手な共生ができていない可能性が考えられる。以前より,環境微生物への曝露が喘息などのアレルギー性疾患を抑制することが示唆されており,衛生仮説と呼ばれている。これは,衛生的な環境下で,新生時期から乳幼児期を過ごすことで,ナイーブな免疫系は環境中のエンドトキシンと出会うことなく,そのまま環境中の抗原と出会うことで免疫系はTh2型が優位となりアレルギーを発症しやすくなるという仮説である。その例として,結核有病率の低下や寄生虫保持者の低下とアレルギー性疾患罹患率の上昇が挙げられる[1]。また,Hay fever(11歳時,23歳時)の有病率は11歳時の兄姉の数が多いほど低い疫学調査結果[2],現代文明を拒絶して暮らすアメリカのアーミッシュでは,スイスの都会に暮らす同じ人種と比較しても約1/2(5%)の喘息割合である[3]等々が挙げられる。さらに酪農業に携わっている妊娠中の母親から生まれた子どもでは明らかなアレルギー疾患の低下が観察されており衛生仮説を裏付ける証拠と捉えられている[4]。
前向きコホート研究では,幼児期から青年期後期に至るまで6つの優勢な細菌属が,上気道の微生物叢を構成していることがわかっている[5]。この期間を通して,上気道微生物叢の優勢な属は,
Moraxella, Streptococcus, Corynebacterium, Alloiococcus, Haemophilus, Staphylococcusである。上気道微生物叢の発達の変化は,生後数年間の上気道感染症(URI)のリスク増加と関連しており,
Streptococcusおよび
Haemophilusの存在量の増加は,RSウイルス(RSV)感染症(細気管支炎)に関連し,RSV細気管支炎は,
Haemophilusおよび
Moraxellaの存在量の増加に関連している。対照的に,
Corynebacteriumが豊富に存在すると,気道微生物叢の安定化と軽度の疾患につながる保護効果がもたらされ,細菌が感染に対する免疫応答に積極的な役割を果たすことが示唆されている。
ところで,最近中国大陸から飛来する微粒子状物質PM2.5やディーゼル排気ガスに含まれる多環属類芳香族によるアレルギー疾患の増悪反応が懸念されている。PM2.5は大気中に浮遊している2.5μm(1μmは1mmの1/1000)以下の小さな粒子のことで,従来から環境基準を定めて対策を進めてきた浮遊粒子状物質(SPM:10μm以下の粒子)よりも小さな粒子である。PM2.5は髪の毛の太さの1/30程度と非常に小さいため,肺の奥深くまで入りやすく,呼吸器系への影響に加え,循環器系への影響が心配されている[6]。そして,PM2.5やその抽出物により,呼吸循環系を調節している副交感神経の支配が強まり気道が狭くなったり心拍数の低下が起きることが見出されている。さらに,ディーゼル排気曝露の心機能への影響が懸念されている。
われわれの検討においても,吸入抗原としてダニ水溶液,増悪させる化学物質としてディーゼル排気ガス抽出物を同時に気管内投与したマウスでは,ダニ水溶液単独で気管内投与したマウスと比較して,はるかに強いアレルギー性気管支喘息を引き起こすことが確認されている[7]。このように,アレルギーは環境中からの抗原曝露に加えて,人間が作り出している化学物質との同時曝露することにより,悪化することが判明している。
このような知見から著者らは,根本的な治療法がいまだ確立されていないアレルギーの予防のためには,そもそもアレルギーにならないための予防策が必要と考え,機能性食品摂取によるアレルギー性疾患の予防に取り組んできた。例えば,柑橘系ゆず(Citrus junos ex.Tanaka)果皮に多く含まれるリモネンは,日常的な吸入によりアレルギー性気管支喘息を軽減することをマウス喘息モデルで明らかにした[8]。吸入群では,非吸入群と比較して気管支肺胞洗浄液中のIL-5,IL-13,エオタキシン,MCP-1,およびTGF-β1レベルを減少させた。肺杯細胞の過増生,気道平滑筋の厚さ,気道の線維化も著明に減少した。さらに,アセチルコリンに対する気道抵抗性(AHR)が大幅にリモネンを投与したマウスでは改善した。他の機能性成分としては,高知県で生産されている発酵茶である碁石茶に含まれる没食子酸[9],ビワ種子でつくられた茶に含まれるβシトステロールの日常的飲用[10]もアレルギー性気管支喘息を軽減することをマウス喘息モデルで明らかにした。このような機能性食品成分を積極的に摂取することにより,アレルギーになりにくい体質が獲得できるものと期待される。
さらに最近,乳酸菌やビフィズス菌入り機能性食品が腸内環境を整えてアレルギー性疾患の軽減につながると盛んにテレビコマーシャルや新聞紙上で見かける。また,腸内細菌の代表的な腸内細菌であるClostridium IV群とXIVa群は大腸上皮細胞からTGF-βの産生を促し,helios陰性である誘導型 Treg(iTreg)の分化を誘導し,アレルギー抑制的に働くことがわかってきた[11]。これらのことから,腸マイクロバイオームは,アレルギー抑制に重要な働きをすることがわかってきた。
ところで,われわれは日常的に抗菌薬や防腐剤入りの薬用石鹸,うがい薬,食器用洗剤,マウスウオッシュ,歯磨き粉,手指の消毒剤,および化粧品など,様々な衛生用品を利用している。これらの製品はわれわれが現代社会を衛生的な生活をしていく上でなくてはならないものとなっている。しかしながら,われわれが使っている抗菌薬や防腐剤は,体内に吸収されると腸マイクロバイオームのバランスを崩し,有用な菌を殺してしまうことでアレルギー疾患の増加につながらないのだろうか。著者らはこのような懸念を持ち,抗菌薬のトリクロサンや防腐剤のパラベン類の利用頻度とアレルギー有病率の関連を調査している。特にトリクロサンは動物での研究で,甲状腺や女性ホルモンのエストロゲン,男性ホルモンのテストステロンなどに影響を与える内分泌かく乱物質である可能性であること[12][13][14]や,抗菌薬に対する薬剤耐性強化の可能性が指摘されており,さらに,通常の石鹸と比べて優れた殺菌効果があるとは言えない理由も加わって,米国食品医薬品局(FDA)は,トリクロサンなど19種類の殺菌剤を含んでいる一般用抗菌石鹸の販売を2017年9月に禁止されている[15]。しかしながら,今回の措置には業務用衛生製品は対象となっていない。
化粧水や衛生用品に頻用されている抗菌薬であるパラベン類については,アレルギー疾患患者において,使用頻度が高いという報告がある[16]〜[19]。
アレルゲン感作されたマウスでは,トリクロサン投与はアレルギーを増悪させる
さて,このように人体への有害性が指摘されておりながらいまだに使い続けられているトリクロサンは,アレルギーに罹りやすい人が使った場合にどのような悪い影響が出るのだろうか。このことについては,いまだ明らかになっていなかった。
著者らのグループは,ダニ抗原(Der f)を気管内に注入しアレルギー性気管支喘息に罹りやすくした野生型のDer f感作マウス(アレ ルギー体質を想定)に,抗菌薬トリクロサンを飲ませて,トリクロサンを飲ませなかったマウスと比較した(図1)[20]。その結果,明らかに気管支喘息の特徴である,気道過敏性の悪化,肺への好酸球の集積,肺洗浄液のTh2型サイトカイン(IL-4,およびIL-13)濃度の上昇,血液中のアレルゲン特異的IgE抗体の上昇が現れた(図2)。さらに,肺組織にコラーゲンおよび好酸球が増加し,杯細胞の過形成の増加も認めた(図3a)。一方,遺伝的にダニ抗原に感作されないToll Like Receptor 2欠損マウス(アレルギー体質でないことを想定)では,ダニ抗原とトリクロサンの両方を与えてもまったく喘息の特徴は現れなかった(図2)。
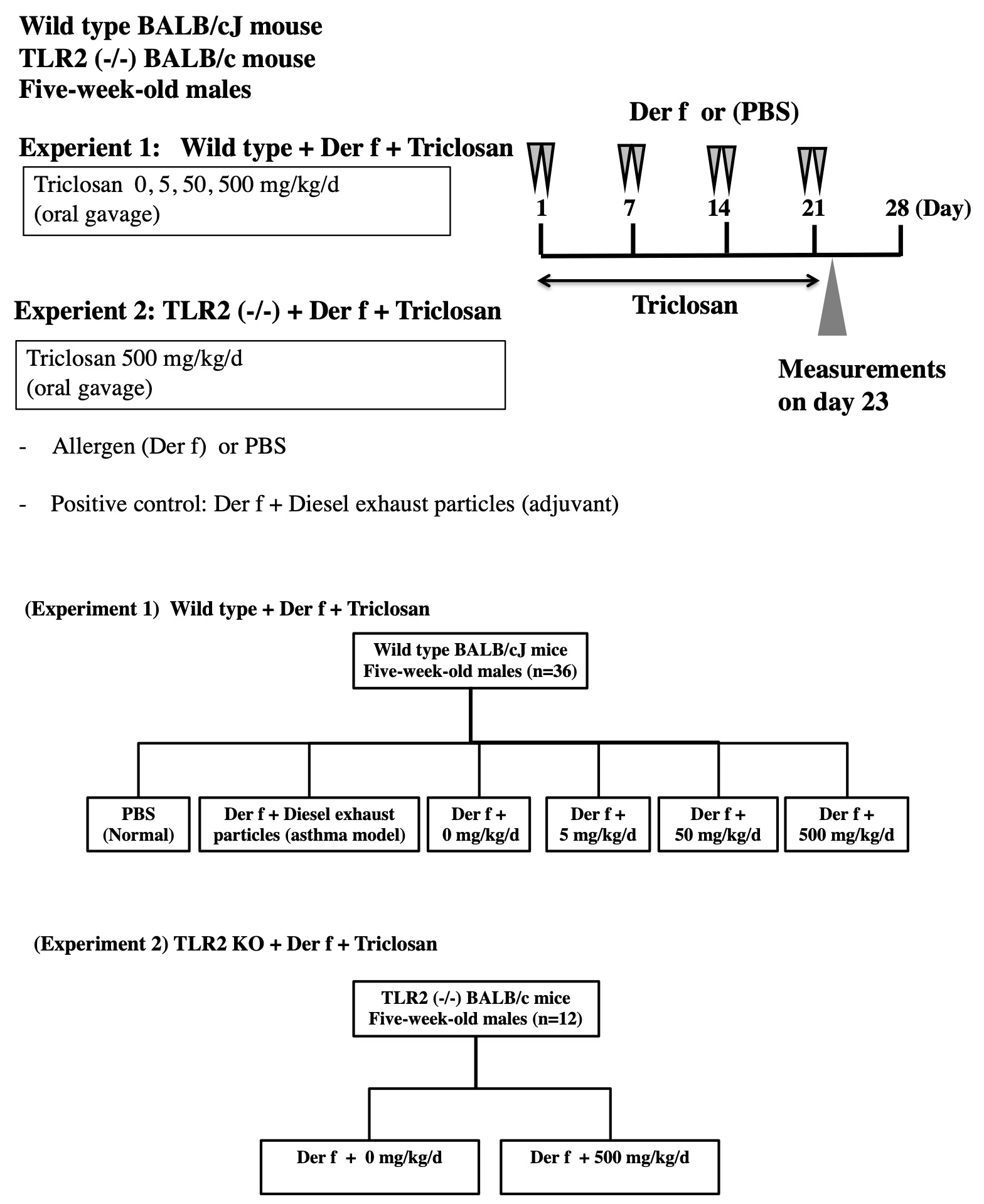
図1 研究プロトコール
2つの実験プロトコールである。第1の実験では,野生型BALB/cマウス(n=36)を用いた。トリクロサン(TCS;0,5,50または500mg/kgのTCS群)およびDer f(アレルゲン曝露群)またはPBS(正常群)のいずれかに週2回4週間曝露した。第2の実験では,TLR2ノックアウトBALB/cJ〔TLR-2(-/-)〕を用いた。動物はTCS(500mg/kg/日)およびDer f,PBSまたはDer f+ディーゼル排気粒子(アジュバント)のいずれかに曝露した。23日目に,ペントバルビタールナトリウム(60mg/kg,腹腔内)を用いて麻酔し,アセチルコリンによる気道過敏性を誘導,気管支肺胞洗浄(BAL)を行い,BAL液好酸球の計数,BAL中IL-4およびIL-13をELISAで測定した。血清抗Derf IgE測定および組織病理検査のために血液試料および肺標本をそれぞれ採取した。さらに末梢血でのTregの測定も行った。
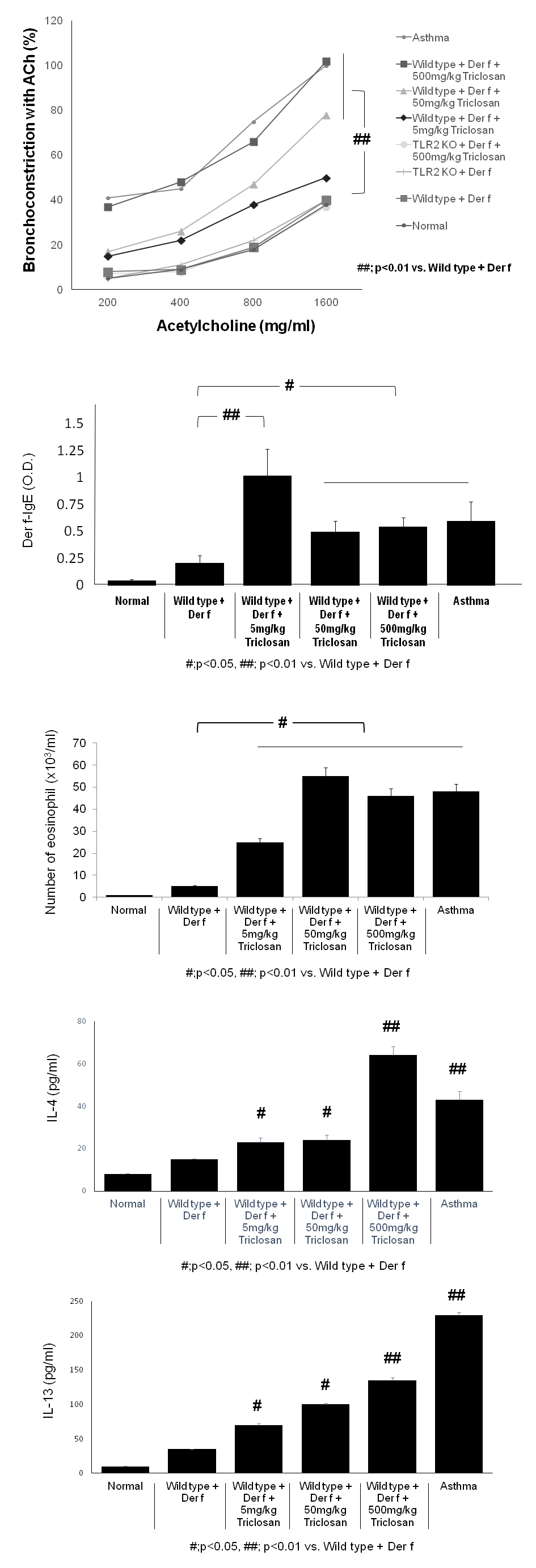
図2 トリクロサン投与マウスにおける気道過敏,血清抗Def IgE,BALF好酸球,BALFサイトカイン
a. トリクロサンは,Der f感作マウスにおける気道過敏を増強する。
アセチルコリン(ACh)の静脈内投与後のマウスにおけるアセチルコリンに対する気道抵抗性(AHR)の測定。野生型マウスのトリクロサンおよびDer fへの同時曝露は,アセチルコリン静脈内への気道応答を誘導した。3群間でACh(%)による気管支収縮を測定したところ,野生型マウスでは,野生型+ Der fマウスと比較して,トリクロサンおよびDer fに対する同時曝露によってAHRが有意に増加した(p<0.01)。値は,群当たり6匹のマウスの平均±SEMを表す。ACh(用量:62.5〜2000mg/kg)に対する用量反応の曲線下面積。
##:p<0.01vs. 野生型+Der f。
b. トリクロサンは,Der f感作マウスにおける血清抗Def IgEレベルを上昇させる。血液サンプルを23日目に動物から採取し,抗Der f IgEの血清レベルを方法に従って決定した。トリクロサン処置マウス(5mg/kg,50mg/kg,500mg/kg)における抗Der f IgEの血清レベルは,野生型+Der f(p<0.01,p<0.05,p<0.05)。光学濃度(OD)値が示されている。結果は,群当たり6匹のマウスからのデータの平均±SEMを表す。
c. トリクロサンは,BALF好酸球の動員を誘導し,Der f感作マウスにおけるBALFのサイトカインレベルを上昇させた。
BALFサンプルを23日目に採取し,好酸球の数およびサイトカインのレベルを数えた。各マウスからBALFを採取した。トリクロサン処置マウス(50mg/kgおよび500mg/kg)のBALFにおける好酸球の数が野生型+Der fマウスのそれより有意に高いことを示す(それぞれp<0.05,p<0.05)。
d,e. トリクロサン投与マウスのBALF IL-4(d)および(e)IL-13(5mg/kg,50mg/kg,500mg/kg)のレベルは,野生型+Der fマウスよりも有意に高かった。結果は,群当たり6匹のマウスからのデータの平均±SEMを表す。
#:p<0.05vs野生型+Der f。##:p<0.01vs野生型+Der f。
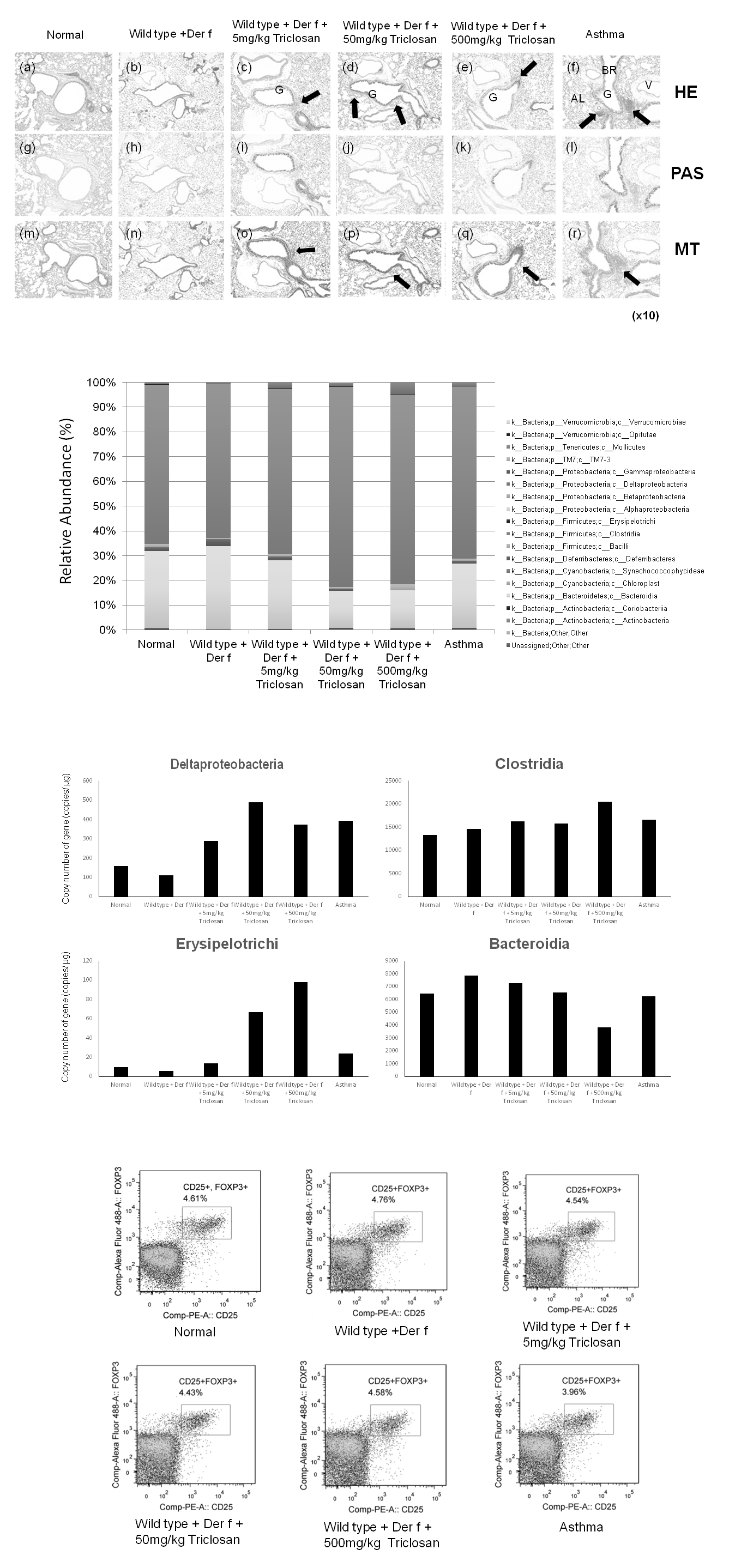
図3 トリクロサン投与マウスにおける肺組織の変化,腸内細菌の変化,末梢血Treg細胞
a. トリクロサンは,Der f感作マウスの肺における組織病理学的変化を誘導した。
Der fの気管内点滴注入の23日後に得られたマウス肺標本のHE染色(組織学)(a-f),PAS染色(ムチン)(g-l),MT染色(線維化)(m-r)の10倍での顕微鏡写真。BALB/cJマウスを無作為に6群(n=6)に分割し,生理食塩水(正常群)(a,g,m)または4μgDer f(b,h,n)またはDer f+トリクロサン(d,j,p),500mg/kg(e,k,q),およびDer f+DEP(喘息)(f,l,r)からなる群に分類した。黒色の矢印は,浸潤した好酸球を示す(c,c,d)。トリクロサン投与マウス(ce,ik,oq)は,杯細胞過形成,好酸球浸潤,および肺中のPAS陽性細胞およびコラーゲン線維の数,緑色の矢印は上皮下線維症(o,p,q,r)を示した(倍率は10倍)。
AL:肺胞,BR:気管支,V:血管,G:杯細胞過形成。
b. 分類学的プロフィールは,腸内細菌叢における微生物群集が,トリクロサン処理されたDer f感作マウスにおいて科レベルで変化したことを示した。横軸に群名を,縦軸は16S rRNA遺伝子のコピー相対存在量を示す。
c. トリクロサン投与Derf感作マウスにおけるc_Deltaproteobacteria,c_Clostridiaおよびc_Erysipelotrichiの細菌16S rRNA遺伝子のコピー数は,トリクロサン用量依存的に増加した。対照的に,c_Bacteroidiaの細菌16S rRNA遺伝子のコピー数は減少した。
d. マウスの末梢血T(reg)細胞
マウスの末梢血T(reg)細胞を23日目に採取した。CD4+CD25+FOXP3+で定義されるT reg細胞の割合は,すべての群間で同じ存在であった。
次に,それぞれの実験群マウスの糞便中の細菌遺伝子を解析したところ,ダニ抗原とトリクロサンの両方を与えたマウスではトリクロサン投与Der f感作マウスにおけるc_Deltaproteobacteria,c_Clostridiaおよc_Erysipelotrichiの細菌16S rRNA遺伝子のコピー数は,トリクロサン用量依存的に増加した。対照的に,c_Bacteroidiaの細菌16S rRNA遺伝子のコピー数は減少した(図3b,c)。Gaoらはトリクロサン投与マウスにおいて,c_Clostridia;o_Clostridiales;Other, c_Clostridia;o_Clostridiales;f_Clostridiaceae,c_Clostridia;o_Clostridiales;f_Christensenell aceaeの16S RNAの細菌遺伝子の量が増加していることを報告しており[21],著者らの研究もほぼ同様の結果を示した。
アレルギー反応を抑制するための制御性T細胞(Treg)の役割は十分に確立されている。近年の研究では,Clostridium属がマウス腸管に誘導されたTreg細胞の蓄積を誘導したことが報告されており,Clostridium butyricum感染はsmad経路を介してTGF-βを活性化[し22],アレルギー疾患を抑制するClostridiumの可能性を示唆している。本研究では,サンプル中のClostridiumを分類せず,サンプル間で末梢血Treg細胞の割合に差はなかった(図3d)。したがって,トリクロサンの曝露がTreg細胞の数を減少させるかどうかを明らかにすることはできなかった。
著者らのデータは,Deltaproteobacteria,ErysipelotrichiおよびClostridiaの16S RNAの細菌遺伝子の豊富さが用量依存的にトリクロサン処理マウスにおいて増加したが,対照的に,Bacteroidiaはそれらのマウスにおいて減少したことを示した。腸内微生物の組成は,トリクロサン処理後に変化し,これらのマウスにおける喘息疾患の悪化と相関していた。これらのデータは,トリクロサン投与アレルゲン感作マウスと腸内微生物との間に潜在的な関係があることを示している。
上記のように,Clostridiumのある種や乳酸菌などが腸内環境を整えてアレルギー抑制していると言われている。今回の研究における腸内細菌類がアレルギー抑制に直接関与するのか,今後の研究で明らかにする必要がある。
結論として,トリクロサンを飲用させたダニ抗原吸入マウスではアレルギー性気管支喘息状態を悪化させ,この状態は腸内細菌の特定の細菌の増減と関連があったことから,著者らは,アレルギーに罹りやすい人がトリクロサンを使い続けると,日常的に吸入しているダニやハウスダストなどとの組み合わせにより,アレルギー症状がより悪化する可能性があると考えている。したがって,日常生活における抗菌薬利用は,殺菌のメリットとアレルギー誘導のデメリットのバランスを考え,リスクマネジメントを行っていく必要があると考えている。
2020年,高い感染性・病原性を持つ新型コロナウイルス(SARS-CoV-2)が全世界規模で感染が拡大しており,不安や恐怖が拡がっている。ワクチン接種以前に抗菌薬の治療を受け腸内細菌叢のバランスが崩れた健康な人においては,腸内細菌叢の減少や炎症の増加と,特定のインフルエンザ株に対する抗体産生の減少が認められている。このことから,抗菌薬で腸内細菌叢のバランスを崩した場合には,免疫反応が弱まることが示唆されている[23]。
また,最近の研究により,微生物に含まれるエンドトキシンが気道上皮細胞におけるA20の発現を高め,喘息病態を抑制することや下気道にもProteobacteriaが優位の細菌叢が存在することが報告されている[24]。このように,マイクロバイオームを適正に維持・管理することによりが喘息の発症予防や治療につながる可能性も示唆されており,日常における抗菌薬・防腐剤の使いすぎの現状は,アレルギー患者増加をさらに増加させる危険性を孕んでいる。
これらの事実を積み重ね総合的に考察すると,マイクロバイオームを破壊するような抗菌薬や防腐剤を多用する生活に対して,再考する時期がきていると著者らは考えている。
利益相反:なし。
The hygiene hypothesis states that early childhood exposure to particular micro-organisms (such as the gut flora and helminth parasites) protects against allergic diseases by contributing to the development of the immune system. In particular, a lack of exposure is thought to lead to defects in the establishment of immune tolerance. In addition, microbiome in airway is important to lead immune tolerance. Exposure to anti-microorganism reagent leads to imbalance of gut microbiota, aggravates asthma in allergen sensitized mice. As well as for the future, we should become conscience of our health soon and strive to change our way of life.
- 藤田 紘., アレルギー病はなぜ増えたか: きれい好きの功罪検証. 日農村医会誌. 2015; 63: 910-3.
- Strachan DP. Hay fever, hygiene, and household size. BMJ. 1989; 299: 1259-60.
- Tantoco JC, et al. The Amish have decreased asthma and allergic diseases compared with old order Mennonites. Ann Allergy Asthma Immunol. 2018; 121: 252-253 e1.
- Douwes J, et al. Farm exposure in utero may protect against asthma, hay fever and eczema. Eur Respir J. 2008; 32: 603-11.
- Fujimura KE, et al. Microbiota in allergy and asthma and the emerging relationship with the gut microbiome. Cell Host Microbe. 2015; 17: 592-602.
- 環境省. 微小粒子状物質(PM2.5)に関する情報. URL: http://www.env.go.jp/air/osen/pm/info.html#ABOUT.
- Hirota R, et al. The new materials for the filter to prevent allergic asthma caused by diesel exhaust: amorphous iron hydroxide and activated carbon. J Prev Med. 2012; 7: 95-102.
- Hirota R, et al. Limonene inhalation reduces allergic airway inflammation in Dermatophagoides farinae-treated mice. Inhal Toxicol. 2012; 24: 373-81.
- Hirota R, et al. Goishi tea consumption inhibits airway hyperresponsiveness in BALB/c mice. BMC Immunol. 2011; 12: 45.
- Hirota R, et al. Japanese loquat (Eriobotrya Japonica) seed extract, a rich source of beta-sitosterol inhibits airway hyperresponsiveness in BALB/C mice. Int J Res Stud Biosci. 2015 ; 3: 43-52.
- Atarashi K, et al. Regulation of Th17 cell differentiation by intestinal commensal bacteria. Benef Microbes. 2010; 1: 327-34.
- Harada N, et al. Inhibitory mechanisms of the transcriptional activity of androgen receptor by resveratrol: Implication of DNA binding and acetylation of the receptor. J Steroid Biochem Mol Biol. 2011; 123: 65-70.
- Clayton EM, et al. The impact of bisphenol A and triclosan on immune parameters in the U.S. population, NHANES 2003-2006. Environ Health Perspect. 2011; 119: 390-6.
- Bergstrom KG. Update on antibacterial soaps: the FDA takes a second look at triclosans. J Drugs Dermatol. 2014; 13: 501-3.
- 米食品医薬品局(FDA)「効果の科学的証拠なし」,抗菌せっけんの販売禁止 米国. AFPBB News. 2016. URL: http://www.afpbb.com/articles/-/3099720?cx_part=search.
- Quiros-Alcala L, et al. Paraben exposures and asthma-related outcomes among children from the US general population. J Allergy Clin Immunol. 2019; 143: 948-956 e4.
- Nowak K, et al. Immunomodulatory effects of synthetic endocrine disrupting chemicals on the development and functions of human immune cells. Environ Int. 2019; 125: 350-64.
- Mitsui-Iwama M, et al. Exposure to paraben and triclosan and allergic diseases in Tokyo: A pilot cross-sectional study. Asia Pac Allergy. 2019; 9: e5.
- Berger K, et al. Prenatal phthalate, paraben, and phenol exposure and childhood allergic and respiratory outcomes: Evaluating exposure to chemical mixtures. Sci Total Environ. 2020;. 725: 138418.
- Hirota R, et al. Triclosan-induced alteration of gut microbiome and aggravation of asthmatic airway response in aeroallergen-sensitized mice. Allergy. 2019; 74: 996-9.
- Guo J, et al. Exposure to formaldehyde perturbs the mouse gut microbiome. Genes (Basel). 2018; 9: 192.
- Kashiwagi I, et al. Smad2 and Smad3 Inversely Regulate TGF-beta Autoinduction in Clostridium butyricum-Activated Dendritic Cells. Immunity. 2015; 43: 65-79.
- Kalantar-Zadeh K, et al. Considering the effects of microbiome and diet on SARS-CoV-2 infection: Nanotechnology roles. ACS Nano. 2020; 14: 5179-82.
- 加畑宏樹. 喘息とマイクロバイオーム. THE LUNG perspectives. 2017; 25: 43-6.


